La tension oculaire, ou pression intraoculaire, correspond à la force exercée par les liquides présents à l’intérieur de l’œil. Bien qu’elle soit essentielle au bon fonctionnement de l’œil, une élévation anormale de cette pression peut entraîner des conséquences visuelles importantes, notamment en augmentant le risque de développer un glaucome. Reconnaître une tension élevée à temps et savoir comment réagir permet souvent d’éviter des troubles visuels irréversibles.
Sommaire
Qu’est-ce que la tension oculaire ?
La pression oculaire résulte de l’équilibre entre la production et l’évacuation de l’humeur aqueuse, un liquide transparent qui circule dans l’œil. Cette pression se mesure en millimètres de mercure (mmHg). Chez un adulte en bonne santé, elle se situe généralement entre 10 et 21 mmHg. Lorsqu’elle dépasse cette plage, on parle d’hypertonie oculaire.
Une tension excessive n’indique pas forcément la présence d’un glaucome, mais elle représente un facteur de risque important. À long terme, si rien n’est fait, une pression trop élevée peut endommager progressivement le nerf optique.
Quels sont les signes d’alerte ?
La tension oculaire élevée peut passer inaperçue pendant longtemps, car elle ne provoque pas nécessairement de douleur. Toutefois, certains signes doivent alerter :
- Une vision floue ou fluctuante
- Une sensation de pression derrière les yeux
- Des maux de tête localisés autour des tempes
- Une difficulté à s’adapter à l’obscurité
- Une perception altérée des contrastes ou des halos autour des lumières
Dans certains cas plus rares, une montée brutale de la tension peut provoquer une douleur intense, des nausées et une baisse soudaine de la vision. Cette forme aiguë constitue une urgence ophtalmologique.
À lire également
Comment diagnostiquer une pression intraoculaire excessive ?
Un dépistage précoce reste la meilleure façon d’éviter des complications. La mesure de la pression se fait généralement lors d’un examen ophtalmologique classique. L’ophtalmologiste utilise un tonomètre, un appareil permettant de mesurer la pression en quelques secondes.
D’autres examens peuvent être associés, comme :
| Examen | Objectif |
|---|---|
| Champ visuel | Évaluer la sensibilité visuelle périphérique |
| OCT (Tomographie en cohérence optique) | Analyser l’état du nerf optique et des fibres rétiniennes |
| Gonioscopie | Observer l’angle de filtration de l’œil |
Ces examens sont particulièrement recommandés pour les personnes à risque : antécédents familiaux, myopie forte, âge avancé, diabète ou traitements prolongés par corticoïdes.
Quels gestes simples peuvent aider à gérer la tension oculaire ?
Même sans traitement médical, certains comportements peuvent contribuer à préserver l’équilibre de la pression oculaire. Voici quelques habitudes utiles :
- Limiter les écrans : les périodes prolongées devant un écran sollicitent intensément les yeux. Il est recommandé de faire une pause de 5 minutes toutes les 30 minutes.
- Éviter les positions tête en bas prolongées, comme dans certaines postures de yoga ou lors de travaux domestiques.
- Pratiquer une activité physique régulière, adaptée à son état de santé. La marche rapide, par exemple, peut favoriser la bonne circulation des fluides intraoculaires.
- Réduire sa consommation de caféine, qui peut occasionnellement faire monter la pression dans certains cas sensibles.
- Maintenir un bon équilibre hydrique : boire de l’eau régulièrement, par petites quantités réparties dans la journée.
Quand un traitement est-il nécessaire ?
En cas d’hypertonie confirmée, le traitement dépend de la situation individuelle. Si aucun dommage n’est encore visible, une simple surveillance peut suffire. Cependant, si le nerf optique montre des signes de fragilité, une prise en charge plus active est nécessaire.
Les traitements disponibles visent à réduire la pression à un niveau sûr. Ils peuvent inclure :
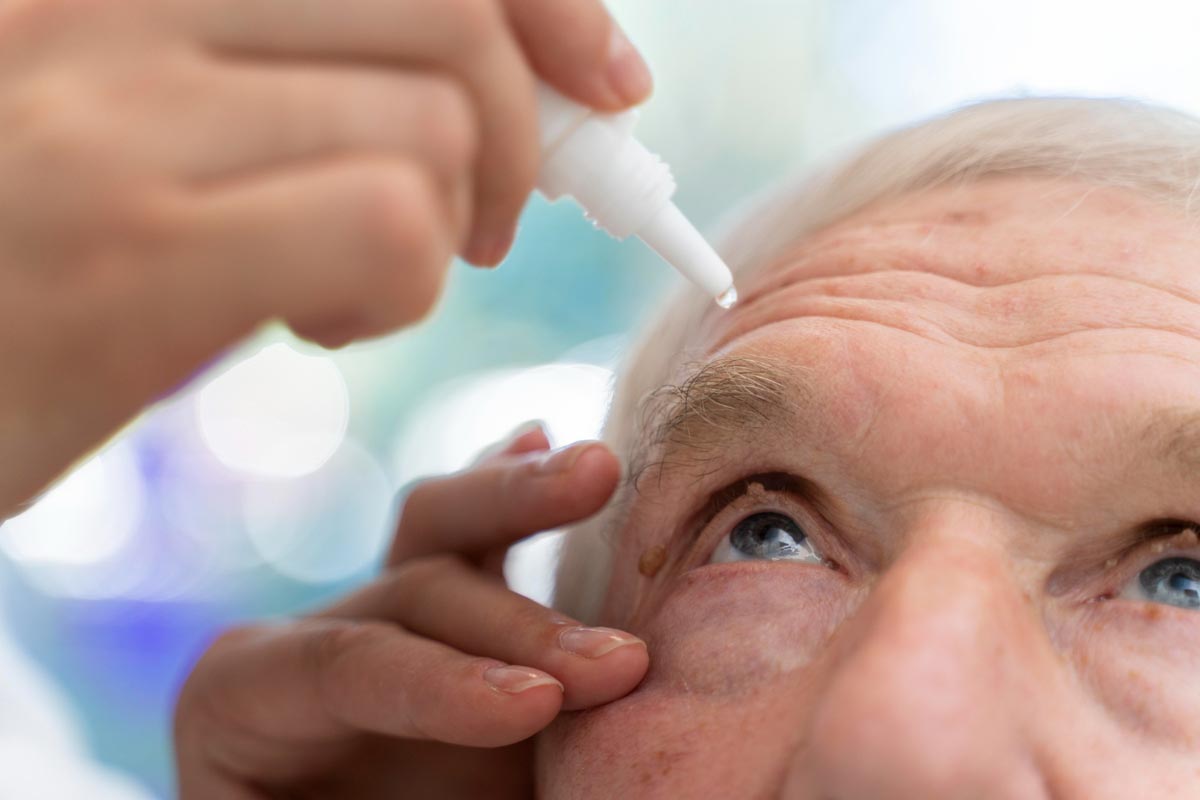
- Des collyres hypotenseurs : administrés une ou deux fois par jour, ils réduisent la production de liquide ou favorisent son évacuation.
- Le laser : certaines interventions au laser facilitent l’écoulement de l’humeur aqueuse sans incision.
- La chirurgie : en dernier recours, une intervention peut créer un nouveau canal de drainage.
Il est essentiel de suivre le traitement prescrit avec rigueur, car la tension peut remonter si les applications sont oubliées, même ponctuellement.
Faut-il adapter son alimentation ?
Même si l’alimentation ne remplace pas un traitement médical, elle peut apporter un soutien complémentaire. Un régime équilibré, pauvre en graisses saturées et riche en antioxydants, contribue au bon fonctionnement des cellules nerveuses, y compris le nerf optique.
Certains aliments sont particulièrement recommandés :
- Les légumes à feuilles vertes (chou frisé, épinards)
- Les fruits rouges et les myrtilles
- Le poisson gras (saumon, maquereau, sardine)
- Les noix, riches en oméga-3
À l’inverse, une consommation excessive de sel ou de sucre raffiné peut perturber l’équilibre global et favoriser une dégradation du système vasculaire, y compris au niveau des petits vaisseaux de l’œil.
Les personnes à surveiller de près
La tension oculaire peut toucher n’importe qui, mais certaines catégories méritent un suivi particulier :
- Les personnes de plus de 40 ans, surtout si aucun contrôle n’a été effectué auparavant.
- Les individus ayant des antécédents familiaux de glaucome.
- Les patients sous traitement corticoïde prolongé.
- Les personnes atteintes de diabète ou d’hypertension artérielle.
- Les personnes très myopes, qui présentent une structure oculaire plus fragile.
Dans ces cas, une visite annuelle chez l’ophtalmologiste est souvent recommandée, même en l’absence de symptômes.
Prévention : mieux vaut anticiper que subir
La gestion de la pression oculaire repose autant sur des examens réguliers que sur des gestes simples au quotidien. La lecture prolongée sans pause, les lumières trop fortes ou insuffisantes, le stress mal contrôlé et l’automédication peuvent tous contribuer à un déséquilibre visuel.
Adopter un mode de vie attentif, prendre soin de ses yeux comme on le ferait pour sa tension artérielle, et consulter dès qu’un changement visuel apparaît sont des attitudes prudentes. Une bonne connaissance de soi, associée à un suivi médical régulier, reste la meilleure garantie pour préserver ses capacités visuelles le plus longtemps possible.